診療報酬のしくみ(総論)
保険病名とICD-10について
- International Statistical Classification of Diseases and Related Health Problems 11th versionの略
- 世界保健機関(WHO)の国際疾病分類第11版(ICD-11)が2022年に発効された
- 日本政府がICD-10をICD-11に切り替える時期についてはいまだ通知されていない
- ICD-11は、完全に電子情報化され、ウェブサイトから、疾患名、その簡潔な特徴(description)、そしてコードを調べることができる
レセプトとは
- 「レセプト」とは、保険者に請求する診療報酬明細書のこと(ドイツ語のRezept=レツェプトが近い、英語ではreceipt=レシート)。
- 「診療報酬」とは、診療に要した費用のことで、診療報酬点数表に基づいて点数で算出される。
中医協について
- 正式名称は中央社会保険医療協議会
- 診療報酬を決定に関与する機関
- 構成メンバーはたったの20人
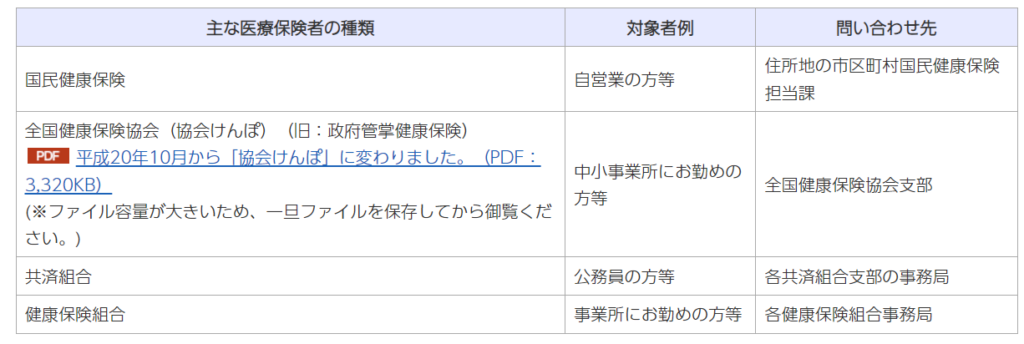
日本の公的医療保険
健康保険
- 民間企業で働く人とその家族を対象とした公的医療保険
- 全国健康保険協会=「協会けんぽ」
- 中小企業が加入する
- 健康保険組合=「組合健保」
- 大企業単体もしくは同業種の企業などが集まって独自に設立する
- 単一健保とは、単一の企業で700名以上の被保険者で構成される組合
- 総合健保とは、複数の事業所もしくは事業主の元で3000名以上の被保険者で構成される組合
被保険者(会社社員)は定期健診、被保険者の家族は特定健診を受ける
本人→職場の健康管理担当者から案内あり(一般健康診断)
家族(扶養者)→加入している医療保険から受診券が渡される(特定健康診査)
国民健康保険
会社の健康保険など他の医療保険に加入できない方を対象とする医療保険が国民健康保険です。
自営業で会社に雇用されていない個人事業主などが加入しています。
- 国民健康保険には扶養という概念がないため、国民健康保険加入者の家族も加入する事になります。
国民健康保険加入者の特定健診は市町村が実施する
国民健康保険の場合は、加入自体に扶養者という概念がなく家族全員が加入者→全員実施(40~74歳)

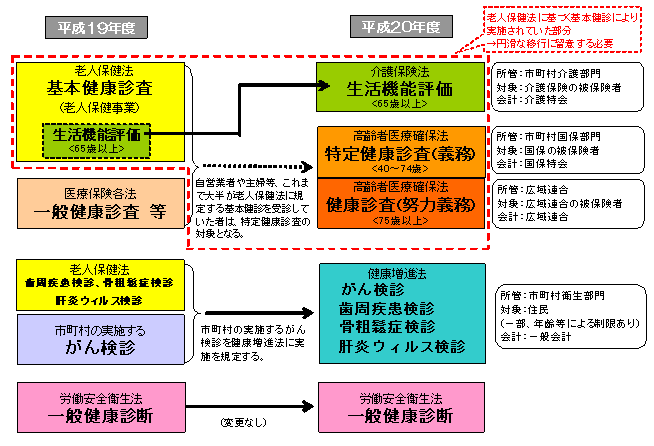
特定健康診査
- 40歳以上75歳未満(※)の方を対象に、国民健康保険や健康保険組合等の医療保険者が、メタボリックシンドローム(内臓脂肪症候群)に着目した健診(特定健康診査)を実施し、メタボリックシンドローム該当者、あるいはその予備群とされた方に対して、生活習慣病発生のリスクに応じた保健指導(特定保健指導)を実施
高額療養費制度
住民税非課税かどうかは役所に問い合わせが必要→その際、保険証番号が必要

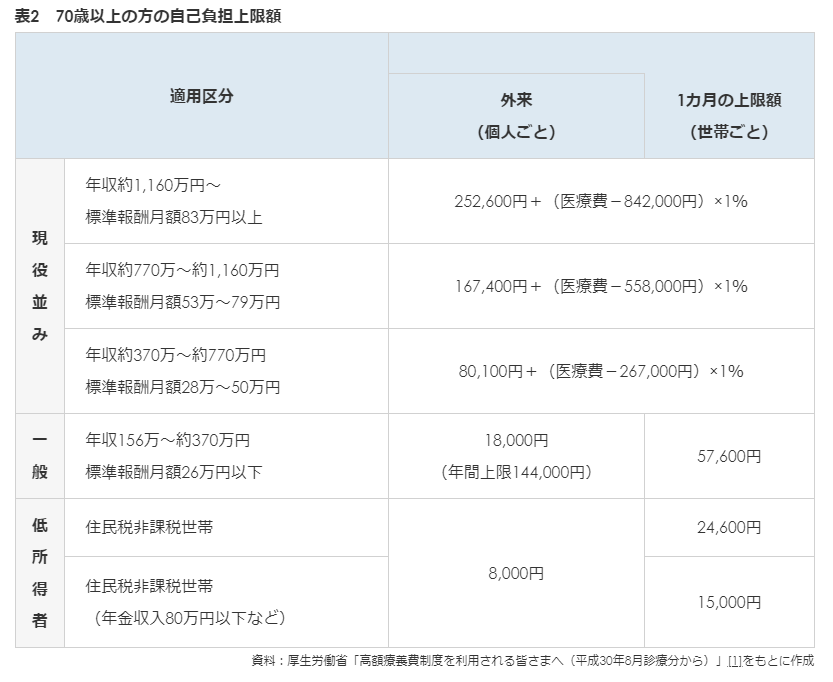
70歳以上75歳未満の被保険者は、所得に応じて「現役並み所得者」「一般」「低所得者」という3つの区分に分けられています。さらに「現役並み所得者」は3つに、「低所得者」は2つに分けられます。「一般」と「低所得者」は定額となっているため、自己負担上限額を算出するための計算を行う必要がありません。
高額療養費制度の多数回該当の適用
「多数回該当」は、過去1年間以内に3回以上にわたり高額療養費制度の対象となった場合、4回目以降は自己負担の上限額が表3の通りに引き下げられるという制度です。

健康保険限度額適用認定証
被保険者の方が、お持ちの保険証に記載されている全国健康保険協会の各都道府県支部へ申請します。
窓口交付は行っておりませんので、郵送でお手続きください。
申請後、1週間程度でお手元に認定証が届きますので、医療機関の窓口へ保険証と一緒にご提示ください。


医療費(入院)
入院(DPC病院)での注意事項
- DPC=1期×日数+2期×日数+3期×日数
- 3期に入ったからと言って途端に大赤字になるわけではない
- 2期の終わりが平均日数
- 3期が過ぎると出来高払いとなる
- 退院処方は算定可能(60日分などの長期処方も可能)だが、院内在庫との相談は必要
- 退院当日分も算定可能
- 転院の場合には算定できないので最短期間にしてもらう
- 投与日数に関する規定はとくにない
DPC/PDPSとは
DPCとは、Diagnosis(診断) Procedure(手技) Combination(組み合わせ) のことで、「診断群分類」を示す言葉です。また、PDPSとは、Per-Diem(1日ごと) Payment(支払い) System(方式)の略です。平成15年(2003年)から導入された。
「診断群分類」に基づく1日当たりの医療費の支払い方式については、DPC/PDPSといいます。
包括で評価される内容(DPC/PDPS方式)
- 入院基本料
- 検査料(内視鏡検査,病理診断,病理学的判断料を除く)
- 画像診断料(画像診断管理加算,選択的造影カテーテル法を除く)
- 投薬・注射料
- 処置料(1000点未満)
出来高で評価される内容
(次の内容は個々の診療行為を積み上げて、出来高で計算されます。)
- 手術・麻酔料
- 1000点以上の処置料
- リハビリテーション料
- 内視鏡検査料等
- 放射線治療料

特定保険医療材料制度
- 保険医療材料の評価区分は、「A1(包括)」「A2(特定包括)」「B(個別評価)」「C1(新機能)」「C2(新機能・新技術)」がある。
- 「A1(包括)」「A2(特定包括)」に該当する保険医療材料は、診療報酬項目の中に当該製品の価格も含まれているため、保険医療機関等では診療報酬項目と別に製品の価格を保険請求することができない。
- 「B(個別評価)」に該当する保険医療材料は、保険医療機関等では「技術料(診療報酬項目)」とは別に保険請求することができ、機能区分ごとに製品の価格が決められている。この「B(個別評価)」を「特定保険医療材料」という。
- 「C1(新機能)」は、「B(個別評価)」と同様に「技術料(診療報酬項目)」とは別に製品の価格を保険請求することができる。「C2(新機能・新技術)」は、「C1(新機能)」と同様に新たな機能区分が必要で、かつ、それを用いる(診療行為上の)技術も診療報酬項目に収載されていないもの。
- 特定保険医療材料については、「機能区分」ごとに保険償還価格(保険医療機関等が保険請求できる金額)が定められている。この材料価格基準は、診療報酬改定と同様に 2 年に 1 回改定が行われる。

- K931 超音波凝固切開装置等加算3,000点
胸腔鏡下若しくは腹腔鏡下による手術、悪性腫瘍等に係る手術又はバセドウ甲状 腺全摘(亜全摘)術(両葉)に当たって、超音波凝固切開装置等を使用した場合に算定する。 - K936 自動縫合器加算2,500点
使用個数×2,500点の加算が取れる(術式により上限あり) - K936-2 自動吻合器加算5,500点
- K634 腹腔鏡下鼠径ヘルニア手術(両側)22,960点
入院での加算
- せん妄ハイリスクケア加算(100点):
急性期医療を担う保険医療機関の一般病棟において、すべての入院患者に対してせん妄のリスク因子の確認を行い、ハイリスク患者に対し、薬物を使用せずに、「せん妄対策」を実施した場合に算定できるもの。令和2年度診療報酬改定において、新たに評価された。 - A221 重症者等療養環境特別加算(1日につき)
- 個室の場合300点、2人部屋の場合150点
- 算定条件
ア 病状が重篤であって絶対安静を必要とする患者
イ 必ずしも病状は重篤ではないが、手術又は知的障害のため常時監視を要し、看護及び介助を必要とする患者
- 輸血
- DPC病院でも輸血は「手術」なので出来高算定となる
- 査定されないように必要性の傷病詳記を記載する
- 呼吸心拍監視→DPC病院では包括対象の検査で算定できない
- A301[特定集中治療室管理料(1日につき)]
- A300[救命救急入院料(1日に付つき)]
- 診療録管理体制加算・・・30点(入院初日)
- 退院時要約が全患者について作成されていることが必要
医療費(外来診療)
外来診療での注意事項
- 外来処方の日数制限はH14年に撤廃された、制度上は1年間の超長期処方も可能
処方の日数制限があるのは「新薬」と「医療用麻薬」「向精神薬」の3つ
発売から1年未満の新薬は、14日分まで
医療用麻薬、向精神薬は、種類によって、14日分、30日分、90日分まで
睡眠薬のほとんど、麻薬のほとんどは30日まで - 湿布薬は70枚まで投薬可能だったが、 2022年4月からは【1処方につき63枚】までに縮小
外来での診察料・加算
診察料=基本診療料(基本料)+指導管理料(オプション)+処置料(オプション)
基本診察料
基本診療料=初診料(288点)または再診料(73~74点)、初診料や再診料は、病気の種類には関係ない一律の基本料金
- 初診料の加算
【時間内】- 乳幼児加算(6歳未満)+75点
- 夜間・早朝等加算(診療所のみ) +50点
【時間外】
- 時間外加算、6歳以上 +85点;6歳未満 +200点
- 休日加算、6歳以上 +250点;6歳未満 +365点
- 深夜加算、6歳以上 +480点;6歳未満 +695点
- 再診料にも同様の時間帯加算あり
- 実質の再診料=再診料+外来管理加算(52点:診療所と200床未満の病院のみ)
- 患者が紹介状を持たずに200床以上の病院を受診したときは、初診時7000円、再診時3000円の徴収が義務
指導管理料
- 指導管理料:病気ごとの診察料金で、それぞれの病気の状態に応じて細分化されており技術料ともいえる
- 特定疾患療養管理料:診療所は225点、100床未満の小規模病院は147点、100床以上200床未満の中規模病院は87点、月に2回まで算定可能
特定疾患は、次のような内科の病気が対象になります。(結核、がん、甲状腺機能異常、糖尿病、高脂血症、高血圧、狭心症、心筋梗塞、不整脈、心不全、脳梗塞、慢性気管支炎、喘息、胃・十二指腸潰瘍、慢性肝炎、慢性膵炎など) - 生活習慣病管理料(月1回):脂質異常症(高脂血症)570点、高血圧 620点、糖尿病 720点
脂質異常症(高脂血症)、高血圧、糖尿病の患者さんに対して、長期的な計画をたて、それに基づいて運動や食事療法を指導したときの料金 - 悪性腫瘍特異物質治療管理料(月1回):1項目 360点、2項目以上 400点
悪性腫瘍の患者に、腫瘍マーカーの検査を行い、治療や指導をしたとき - 診療情報提供料:250点
医療機関(診療所や病院)が、患者のデータや治療状況などを文書にして、別の医療機関に紹介したときの紹介料です。セカンドオピニオンのために患者情報を詳細に記載した文書を作成する場合は、500点です。
- 特定疾患療養管理料:診療所は225点、100床未満の小規模病院は147点、100床以上200床未満の中規模病院は87点、月に2回まで算定可能
処置料
創傷処置
創部からの感染を防ぐため簡単な消毒や薬剤の塗布、ガーゼや絆創膏の貼付などの処置です。 切除や縫合は行いません。創傷の種類により、「熱傷処置」「重度褥瘡処置」等に分けられています。
創傷処理
切創、刺創、割創又は挫創などの創傷に対して、切除、結紮又は縫合を行う手術です。
切除(切る)、結紮(縛る)、縫合(縫う)・・・ということですので、相当な痛みを伴うものと考えられ、一般的には局所麻酔剤等を使う場合が多いと思います。
このため、冒頭で申し上げた「麻酔薬を使っている」ということは判断の一助にはなるかもしれません。
創傷に関する算定のながれ
①年齢:
6歳未満の幼児には、「K000-2小児創傷処理」という点数で算定
➁手技による加算:
真皮縫合する場合では、真皮縫合加算
デブリドマンしたらデブリドマン加算とれるが、1つの創部に1回のみ、切開縫合した場合のみ
- 処置料 :創部からの感染を防ぐため簡単な消毒や薬剤の塗布、ガーゼや絆創膏の貼付などの処置。(切除や縫合は行わない場合→創傷処理で算定)
- J000 創傷処置
1 100平方センチメートル未満52点
2 100平方センチメートル以上500平方センチメートル未満60点
3 500平方センチメートル以上3,000平方センチメートル未満90点
4 3,000平方センチメートル以上6,000平方センチメートル未満160点
5 6,000平方センチメートル以上275点 - J001 熱傷処置
創傷処置よりは割がいいが135点~、2月まで算定可能、以降は創傷処置となる - J008 胸腔穿刺(洗浄、注入及び排液を含む。)220点
- J010 腹腔穿刺(人工気腹、洗浄、注入及び排液を含む。)230点
- J022 高位浣腸、高圧浣腸、洗腸65点
- J022-2 摘便100点
- J034 イレウス用ロングチューブ挿入法730点
2日目以降は、区分番号「J002」ドレーン法(ドレナージ)の所定点数により算定する
- J036 非還納性ヘルニア徒手整復法290点
- J044 救命のための気管内挿管500点
- D006-12 EGFR遺伝子検査(血 漿 )2,100点
- D313 大腸内視鏡検査 上行結腸及び盲腸まで1,550点(回腸まで入れて1,700点)
- D308 胃・十二指腸ファイバースコピー1,140点
- D400 血液採取(1日につき)1 静脈37点
- N006 病理診断料
1 組織診断料520点
2 細胞診断料200点
- J000 創傷処置
- 創傷処理:切創、刺創、割創又は挫創などの創傷に対して、切除、結紮又は縫合を行う手術
創傷処理とは、切・刺・割創又は挫創に対して切除、結紮又は縫合(ステープラーによる縫合を含む。)を行う場合の第1回治療のことであり、第2診以後の手術創に対する処置は区分番号「J000」創傷処置により算定する
1 切、刺、割創又は挫創の手術について切除、結紮又は縫合を行う場合に限り算定する。
2 真皮縫合を伴う縫合閉鎖を行った場合は、露出部の創傷に限り460点を所定点数に加算する。
3 汚染された挫創に対してデブリードマンを行った場合は、当初の1回に限り100点を加算する。
「筋肉、臓器に達するもの」とは、単に創傷の深さを指すものではなく、筋肉、臓器に何らかの処理(切除や縫合等)を行った場合のこと
- K000 創傷処理
- K000-2 小児創傷処理(6歳未満)
- 1 筋肉、臓器に達するもの(長径2.5センチメートル未満)1400点
- 2 筋肉、臓器に達するもの(長径2.5センチメートル以上5センチメートル未満)1540点
- 3 筋肉、臓器に達するもの(長径5センチメートル以上10センチメートル未満)2490点
- 4 筋肉、臓器に達するもの(長径10センチメートル以上)3840点
- 5 筋肉、臓器に達しないもの(長径2.5センチメートル未満)500点
- 6 筋肉、臓器に達しないもの(長径2.5センチメートル以上5センチメートル未満)560点
- 7 筋肉、臓器に達しないもの(長径5センチメートル以上10センチメートル未満)1060点
- 8 筋肉、臓器に達しないもの(長径10センチメートル以上)1950点
- 処方料
院内処方の場合、内服薬6種類以下で42点、内服薬7種類以上で29点
院外処方の場合、内服薬6種類以下で68点、内服薬7種類以上で40点
院内処方と院外処方を同日に処方できない(処方料が算定できない)
在宅医療
オンライン診療
- 手技量・加算
- 迅速検査
- 初診料
- 再診料
- 採血料
- J036 非還納性ヘルニア徒手整復法290点
- 大腸ポリペクトミー
- 病理診断
- 狭帯域光強調加算200点(ポリペク時はIEE施行しても請求できない)
- ポリペク時の粘膜点墨法加算として60点
- 病理組織顕微鏡検査(T-M)として1,010点、病理診断料として150点
- 外来迅速検体検査加算
- 文書により情報を提供し、当該検査の結果に基づく診療が行われた場合に、5項目を限度として、検体検査実施料の各項目の所定点数にそれぞれ10点(=最大500円)を加算できる。
※加算対象検査の1項目でも結果の判定が後日になり、当日中に結果報告できなければ、外来迅速検体検査加算は算定できません。 - 診療情報提供料(I)・・・250点
- 患者の退院月または翌月に他院後の治療計画、検査結果、その他の指導料、服薬、など画像情報その他の必要な情報をを添付すると+200点加算→4500円の収入となる
- 文書により情報を提供し、当該検査の結果に基づく診療が行われた場合に、5項目を限度として、検体検査実施料の各項目の所定点数にそれぞれ10点(=最大500円)を加算できる。
緩和医療

- 1日当たり5,107点の入院費(手術患者のDPCI期でも3000点/日であることからしても緩和治療は高点数)
- 病院としては収益が多い部門
- 緩和ケア病棟はDPC制度の対象外
- 61日以上では1日当たりの算定額が大きく下がるので入院対象となるのは予後60日以内
イ 主として悪性腫瘍の患者様又は後天性免疫不全症候群に罹患している患者様を入院させ、緩和ケアを一般病棟の病棟単位で行うものであること。
ロ 当該病棟において、1日に看護を行う看護師の数は、入院患者数が7又はその端数を増すごとに1以上であること。ただし、1日に看護を行う看護師が本文に規定する数に相当する数以上である場合には、当該病棟における夜勤を行う看護師の数は、本文の規定にかかわらず、2以上であることとする。
ハ 当該療養を行うにつき十分な体制が整備されていること。
ニ 当該体制において、緩和ケアに関する研修を受けた医師が配置されていること( 当該病棟において緩和ケア病棟入院料を算定する悪性腫瘍の患者に対して緩和ケアを行う場合に限る。)。
ホ 当該療養を行うにつき十分な構造設備を有していること。
ヘ 当該病棟における患者の入退棟を判定する体制がとられていること。
ト 健康保険法第六十三条第二項第五号及び高齢者医療確保法第六十四条第二項第五号に規定する選定療養としての特別の療養環境の提供に係る病室が適切な割合であること。
チ がん診療の拠点となる病院若しくは公益財団法人日本医療機能評価機構等が行う医療機能評価を受けている病院又はこれらに準ずる病院であること。
リ 連携する保険医療機関の医師・看護師等に対して研修を実施していること。
ヌ 次のいずれかに該当すること。
- 入院を希望する患者様の速やかな受入れにつき十分な体制を有すること。
- 在宅における緩和ケアの提供について、相当の実績を有していること。
ル 次のいずれかに係る届出を行っていること。
- 緩和ケア診療加算
- 外来緩和ケア管理料
- 在宅がん医療総合診療料
在宅医療・訪問診療
診療文書
地域医療
千葉県在宅医療スタートアップ支援事業
https://www.pref.chiba.lg.jp/kenfuku/chiikiiryou/r5zaitaku-startup-bosyu.html
千葉県における在宅医療のニーズは年々高まっています。しかし、県内の在宅医療資源は相対的に少なく、在宅医療を提供する医療機関の増加は喫緊の課題となっています。そこで、県では平成29年度から本事業を開始し、在宅医療を開始・拡充しようとする医療機関や、そうした医療機関と連携して在宅医療を支える事業所を支援しています。
訪問診療
多職種連携
- 地域包括支援センター、ケアマネージャー
- 訪問看護
- 訪問薬局
- 訪問リハビリ
- ヘルパー
関係規則
- 特別訪問看護師辞書
- 高額療養費および高額介護サービス費
病院・入所施設の種類
病床区分(医療法第7条)
病床・病棟は主に、(1)医療法上の分類、(2)病床機能(高度急性期~慢性期)、(3)入院料(診療報酬)──の3つの観点で区分できる
①医療法上の分類
各病棟の病床は、医療法第7条2項によって、「精神病床」「感染症病床」「結核病床」「療養病床」「一般病床」─の5種類に分類されている
厚生労働省の「医療施設調査」によると2021年10月1日時点で総病床数は158万3783床であり、前年比で9850床減少しました。2011年には171万2539床であったため、10年間で1割近く減少した
②病床機能報告制度による病床機能の分類
一般・療養病床を持つ病院・診療所が、「高度急性期」「急性期」「回復期」「慢性期」の4つの機能から、自院の各病棟が果たす機能を1つ選んで、病棟単位で都道府県に報告する制度。
発症後の期間は大きく「急性期」「回復期」「慢性期」に分類される。地域や国全体で俯瞰して「この地域には急性期病院は多いが、回復期は足りない」といった事態を避けるため、各機能を担う病床がバランス良く維持されていることが重要
③診療報酬における機能に応じた病床の分類
医療法第7条による病床分類

病床機能報告制度による病床機能の分類

診療報酬における機能に応じた病床の分類

療養病床における診療報酬算定(下図)
→医療区分とADL区分で入院基本料が決まる

病床にかかる制約=基準病床数
病床の地域偏在を防ぐため、病院・診療所の病床数は、医療法上の病床種別に応じて実質的な上限となる「基準病床数」が決められています。基準病床数は全国統一の計算式で算定され、一般・療養病床の場合、二次医療圏ごとの性別・年齢階級別人口、病床利用率等から計算されます。精神病床、結核病床、感染症病床は都道府県単位で定められています。各病床の基準病床数は、6年に1度都道府県が定める医療計画で規定されます。
地域包括ケア病棟、療養病棟、回復期リハビリ病棟、その他
- 地域包括ケア病棟
急性期治療を終了後、在宅や施設へ移行する橋渡し的な位置づけとして 「在宅復帰支援計画」に基づいて診療、看護、リハビリを行なうことを目的とした病床。
入院料の算定上限日数は60日、それを超えるとかなり低い単価(特別入院基本料)となる。
地域包括ケア病床は、病名に関係なく入院できる。
リハビリも包括範囲内(1日2単位以上の提供が必要)。
在宅復帰率 7 割以上が高額算定の基準として必要(1日2,558点) - 回復期リハビリテーション病棟
脳血管疾患、大腿骨・骨盤等の骨折、胸腹部手術などの急性期治療を終えて症状が安定した患者様に対し、集中的リハビリテーションを行う。
適応→脳血管疾患、四肢2本の骨折、脊椎骨折、骨盤骨折、廃用症候群
脳血管疾患や脊髄損傷など→発症から2ヵ月以内の転院が必要、最大入院期間は180日
骨折→転院は発症から1ヵ月以内で最大90日の入院期間
リハビリテーションは時間1日最大3時間(=9単位)まで施行できる
回復期リハビリテーション病棟入院料1(1~6まで)は 1日2,085点
廃用症候群の場合、リハビリにより回復が見込めることが条件 - 療養病床(=医療療養病床)
療養病床の種類
医療療養病床(医療療養病棟)
医療保険が適応
原則として3カ月間、月額費用の目安:15万~30万円
医療行為の担当は看護師、介助などは看護補助者やケアワーカーが担当
介護療養病床(2023年度で廃止、介護療養院となる)
介護保険が適応(特養や老健と同じく介護保険施設に分類)
療養病床の費用は、全国どこでも一律
要介護認定を受けていて(要介護1以上)医療措置が必要
入院期間の目安:1年間
年齢制限:原則として65歳以上
介護福祉士を中心とするケアスタッフが介助
月額費用の目安:15万円前後
療養病床利用者の平均要介護度は4.36
療養病床への利用者は平均在所期間が483日(特養1405日)
退所理由の41.4%が「死亡」
介護療養病床数は約12.2万床(2006年)
医師の働き方改革
- 令和6年4月から医師の時間外労働の上限規制がスタートする(医師の働き方改革)
働き方改革関連法自体は2019年4月から適用が開始されたが、建設・自動車運転・医師のみが「猶予期間」として5年が与えられていた - 医療法第 16 条では病院に医師を宿直させなければならないと規定されているが宿直を医師に行わせること自体に労働基準監督署長による宿日直許可は必要ない
- 宿日直許可を受けた場合には、その許可の範囲で、労働基準法上の労働時間規制が適用除外となるため、
- 医師の働き方改革には、病院全体での取り組み、タスクシフティング、他業種の理解なども必要

宿日直勤務・許可について
- 「宿日直勤務」は「労働時間規制を適用しなくとも、必ずしも労働者保護に欠けることのない宿直又は日直の勤務で、断続的な業務」を対象にしており、つまり労働者の健康を害しない範囲の勤務を特例的に認める、という考え方
- 厚生労働省は「医師、看護師等の宿日直許可基準」について、その特殊性から以下のように定めている
- 通常の勤務時間から完全に解放された後のもの
- 宿日直中に従事する業務は、一般の宿日直業務以外には、特殊な措置を必要としない軽度または短時間の業務に限る(救急患者の診療など通常同様の業務が発生したとしても、稀であること)
- 一般の宿日直の許可の条件を満たしている
- 宿直の場合は十分な睡眠がとりうること等の条件を満たしている
- 俗に言う「寝当直」のイメージであり、これまで慣例的に用いられてきた、夜間に救急車やウォークイン患者の対応を行う「当直」は「宿日直」にはあたらない
- 宿日直許可を受けた場合には、その許可の範囲で、労働基準法上の労働時間規制が適用除外となる
変形労働時間制について

- ある勤務の終了後、次の勤務までは9時間を空ける必要がある
- 当直明けの勤務間インターバルは18時間を空ける必要がある
- 医師でもシフト制や、宿日直許可を得ない場合には、このような勤務体制を確保する事が今後必要になる
介護保険法(2000年~)
制度の概要
- 第一号被保険者:65歳以上、所得に応じて9段階の保険料設定がある
- 第二号被保険者:40~64歳
制度利用の手順
- 認定調査票による一次判定
- 介護認定審査会で二次判定、この際に主治医意見書が必要
- 要介護認定→介護保険サービス、要支援認定→介護予防サービスを利用できる
- ケアマネジャーによるケアプラン作成
- 限度額の範囲内でサービスを利用する(超過分は自費負担で利用可能)
居宅介護支援事業所と地域包括支援センター
- 「居宅介護支援事業所」:ケアプランセンターとも
要介護1以上の方を支援している - 「地域包括支援センター」:
自治体が管理運営(国税や県税、介護保険料などで運用されている)するため利用者負担ゼロ
対象者はすべての高齢者(要支援、要介護、健常な高齢者すべて)で、地域住民を包括的に支援している
地域における「住まい」「医療」「介護」「予防」「生活支援」の5つのサービスを一体的、包括的に提供する
地域のご高齢者の総合相談だけではなく、権利擁護や地域の支援体制づくり、介護予防支援なども行っている
地域包括支援センターで働くのは、保健師、社会福祉士、主任介護支援専門員など
ここでのケアマネージャーの大切な仕事は、「介護予防ケアマネジメント」で介護が必要な状態にならないことを目標にしたケアプランで、「要支援」認定を受けた人が対象
元気な介護保険を使わない高齢者の相談や、その他地域の高齢者問題のすべて、そして地域のケアマネージャーたちの相談も受ける、高齢者のよろず相談所のような役目を果たす
正式名称は介護支援専門員。「要介護者や要支援者の人の相談や心身の状況に応じ、介護サービスを受けられるように介護サービス等の提供についての計画(ケアプラン)の作成や、市町村・サービス事業・施設、家族などとの連絡調整を行う者」。ケアマネージャーの資格を取るためには、看護師、社会福祉士、介護福祉士、理学療法士といった国家資格保有者が、各資格に基づく業務において5年以上の実務経験を積むことが必要。1人のケアマネージャーが担当する利用者は標準35人と規定されており、40人を越えると報酬の減額などがある。「介護支援専門員」のさらに上には、「主任介護支援専門員」という資格もある。
施設サービス→4種類
4種類の施設は介護保険サービスに含まれているため、保険を適用して利用が可能。介護保険が適用される施設サービスは地方公共団体や社会福祉法人、医療法人に限定されている。これら施設サービスでは食事・排泄・入浴などの介護からリハビリなどの医療ケアまで保険適用内で受けることがでるが、民間団体が運営している住宅型有料老人ホームやサービス付き高齢者向け住宅などでは、入居後に外部の介護事業者と契約し居宅サービスや通所サービスを利用することが一般的。
- 介護老人福祉施設(=特別養護老人ホーム、特養)
- 介護保険で利用できる
- 対象者は要介護3以上で、居宅で介護を受けられないもの
- 原則として終身に渡って(看取り対応可)介護が受けられる施設
- 入居待機者が多く、地方郊外などの短いところでは1~2カ月(1年以上のところも)
- 入居順は申し込み順ではなく、介護度や緊急度が高い人から順番に入居が決まる
- 初期費用は無し、月額利用料は5~15万円(要介護度が高いほど高額でで多床室(相部屋)・従来型の個室よりもユニット型個室・ユニット型個室的多床室※の方が高い)
- 居住費、食費は収入などによって負担限度額認定という軽減措置を受けられる
- リハビリやレクリエーションも提供される
- 介護老人保健施設(老健)
- 介護保険で利用できる
- 対象者は要介護1以上(医療サポートを必要としない、軽度な症状の人が対象)
- 介護老人保健施設は在宅復帰や在宅療養支援を目的とした施設で、いわばリハビリに特化した施設
- 長期入院をしていた方が退院して家庭に戻るまでの間に利用することが多く、原則3カ月間(3カ月ごとに延長を判断)までに利用が制限されている
- 医師が常勤、リハビリ職員も常勤
- 初期費用は無し、月額利用料は6~17万円
- 介護療養型医療施設
- 長期療養を必要とする比較的重度の要介護者に対して介護や必要な医療を提供する施設
- 医療法人による運営がほとんどで、リハビリや手厚い医療ケアを受けることが特徴
- 介護療養型医療施設は医療サービスの必要性が高い入居者を対象とした施設である一方、寝たきりでほとんど介護を必要としない入居者も混在していたことも問題視され2023年度末に廃止される
- その代わりに介護医療院が新設された
- 介護医療院
- 介護医療院は、介護療養型医療施設の主な転換先として機能している施設で医療的なケアが充実しており長期にわたる療養にも対応することができる施設
- 対象者は要介護1以上
- 護医療院は、重篤な身体疾患を有していたリ身体合併症を有する認知症高齢者が入居するⅠ型と、Ⅰ型と比べて比較的容体が安定した高齢者が入居するⅡ型がある
- 初期費用は無し、月額利用料は6~17万円
- 医療や介護のケアだけではなく、生活の場の提供という側面もあるため、レクリエーションやイベントも積極的に実施される

- 介護医療院 医療外付け型
施設基準が「医療機関+有料老人ホーム」に相当
医療機関が「特定施設入居者生活介護」を包括するという新しいタイプの介護サービス
特定施設に入居する要介護者に対して、入浴や排泄、食事などの日常生活における介護および療養上のサポート、機能訓練をする
入居基準は、Ⅱ型および特定施設の指定を受けている介護付き有料老人ホームなどと同じだが、Ⅱ型よりも自立度が高い人を受け入れる施設

ケアハウス(=C型軽費老人ホーム)→介護型と一般型(自立型)の2種類がある公的老人ホーム
- ケアハウス(=C型軽費老人ホーム)→介護型と一般型の2種類がある
- 地方自治体や社会福祉法人などが運営する公的福祉施設
- ケアハウスは基本的には一人暮らしに不安がある高齢者向けのもの
- 民間の老人ホームとの違いは経営母体と利用料金(ケアハウスは公的施設で安い!)
- 入居に際しては施設ごとの基準を満たす必要がある
- 一般型は基本的には生活支援のみであり、医療や介護のケアサービスは提供されない(介護サービス外付けは可能)
- 介護型のケアハウスは特に需要が高く、長い待機期間が発生している
- 月額費用:一般型で約6万~15万円、介護型で約6万~20万円(老人ホームは15万~40万)

民間の老人ホーム
民間企業が運営している老人ホームの種類は以下の5施設あります。
- 介護付き有料老人ホーム
- 住宅型有料老人ホーム
- グループホーム
- サ高住(サービス付き高齢者向け住宅)
- シニア向け分譲マンション
在宅診療
- 診療形態
①往診:緊急の訪問、往診料720点+緊急加算650点(在宅療養支援診療所の場合)
②訪問診療:定期的な訪問、訪問診療料833点+医学総合管理料2280点(同上) - 医学総合管理料は510~3900点まで細分化されている
加算の項目
法規関係
介護保険
- 要支援は1~2、要介護は1~5
- 40歳以上の健康保険加入者全員が必須で加入、それ以降は生涯に渡り保険料を支払う
健康増進法
医療施設
児童福祉法(児童虐待)
- 要保護児童を発見した者は児童相談所などに通告しなければならない
- 疑いでも児相に連絡する(24時間対応)
- 身体的虐待はなくても保護責任者遺棄も通報する(→虐待の予防)
社会保障制度
生活保護
受給条件
- 生活保護を受給する条件は、世帯収入が厚生労働大臣の定める保護基準に基づいて計算した最低生活費に満たないこと
→働いていても同居する家族と合算した収入額が最低生活費を下回る場合は、保護対象として認められる - 年金と生活保護は同時に受給することが可能
→生活保護で支給されるのは、厚生労働大臣が定める最低生活費から年金などの収入を差し引いた金額 - 生活保護では身内からの経済的な援助が優先されるため、親族から支援してもらって安定した生活を送れる人は受給の対処にならないが、連絡を取れる身内がいても、経済的な援助を受けられない場合は生活保護を受給できる
→生活保護申請があった場合、役所から身内に勝手に連絡が行き援助するかどうかを問われる - 住宅ローンを完済している場合は、持ち家を手放さずに生活保護を受給できる
- 土地や貴金属などの資産は売却して生活費に充てる必要がある